Zapalenie rogówki to jedno z najpoważniejszych schorzeń okulistycznych, które może prowadzić do trwałego uszkodzenia wzroku. W artykule omówimy, jak rozpoznać pierwsze objawy tego stanu, jakie czynniki predysponują do jego rozwoju, jakie badania wykonać oraz jak mądrze korzystać z soczewek kontaktowych, by zminimalizować ryzyko zaostrzeń.
Przyczyny i mechanizmy zapalenia rogówki
Rogówka jest przezroczystą powłoką oka, pełniącą kluczowe funkcje w okulistyce i ochronie wnętrza gałki ocznej. Uszkodzenie jej ciągłości lub mikrostruktur prowadzi do rozwoju stanu zapalnego. Główne czynniki wywołujące zapalenie rogówki to:
- infekcja bakteryjna (najczęściej bakterie typu Pseudomonas aeruginosa);
- infekcja grzybicza i wirusowa (Herpes simplex);
- urazy mechaniczne, chemiczne i termiczne;
- niewłaściwa eksploatacja soczewek kontaktowych;
- choroby autoimmunologiczne, jak reumatoidalne zapalenie stawów.
Etiologia bywa mieszana – np. początkowy uraz sprzyja wtórnemu zakażeniu. Higiena soczewek oraz przestrzeganie zaleceń lekarza to fundamenty profilaktyki. Wniknięcie patogenu aktywuje kaskadę mediatorów zapalnych, co prowadzi do rozwoju charakterystycznego zaczerwienienia oraz bólu.
Pierwsze objawy zapalenia rogówki
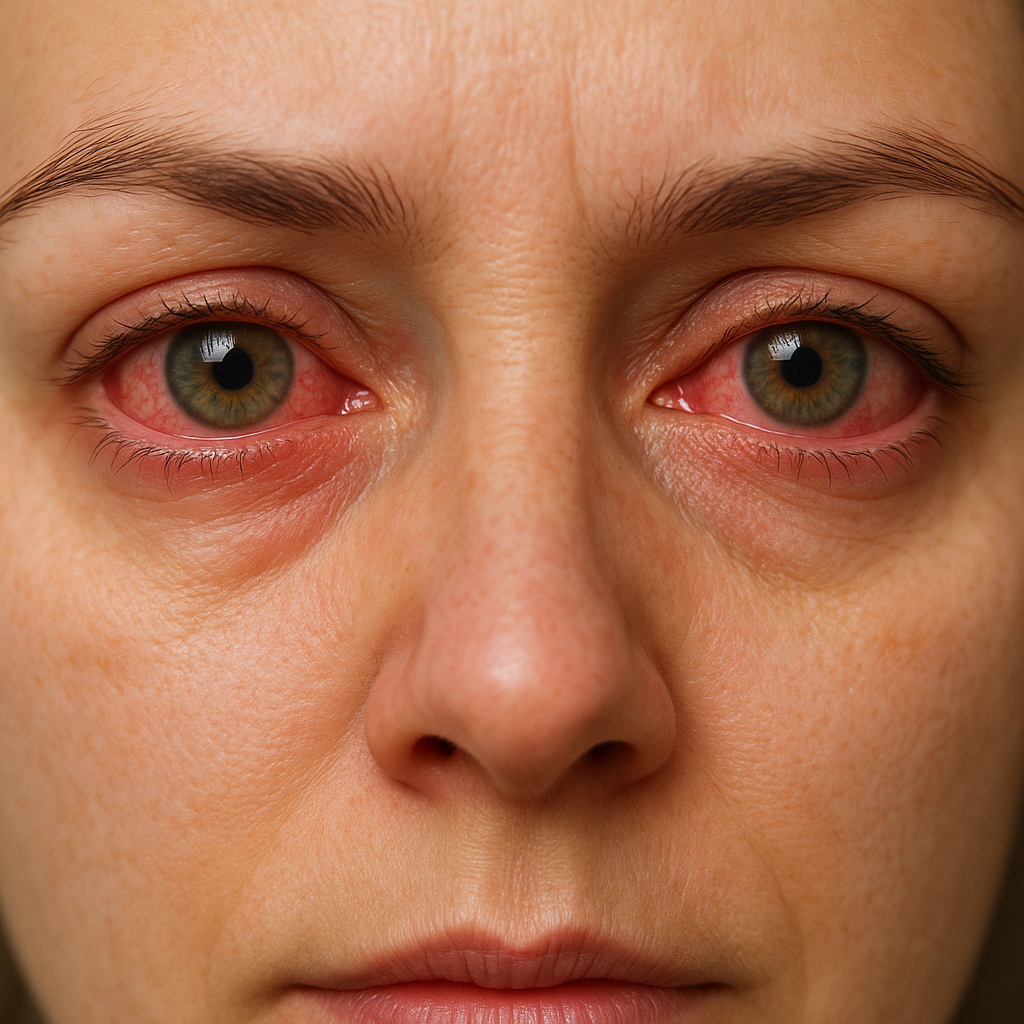
Wczesne rozpoznanie znacząco zwiększa szanse na pełne wyleczenie bez powikłań. Kluczowe sygnały alarmowe to:
- nagłe, nasilające się podrażnienie i ból;
- nadmierne łzawienie i pieczenie;
- uczucie obecności ciała obcego w oku;
- światłowstręt (fotofobia) nawet przy umiarkowanym oświetleniu;
- zmiana ostrości widzenia, pojawiające się mroczki;
- wydzielina ropna lub śluzowa.
Często pierwsze symptomy są mylone z zespołem suchego oka lub alergią. W przypadku użytkowników soczewek kontaktowych trzeba zwrócić uwagę na niekomfortowe odczucia tuż po założeniu szkieł. Infekcja może przebiegać podstępnie, zwłaszcza gdy zmiany w obrębie rogówki są niewielkie i niewidoczne gołym okiem.
Jeżeli po kilku godzinach od zaobserwowania dyskomfortu objawy nie ustępują, a wręcz się nasilają, należy niezwłocznie zgłosić się do specjalisty. Każda zwłoka może pogłębić uszkodzenie, prowadząc do powstania owrzodzenia rogówki.
Diagnostyka okulistyczna i badania pomocnicze
Prawidłowa diagnostyka obejmuje kilka kroków:
- Wywiad medyczny, uwzględniający historię noszenia soczewek, urazy i choroby współistniejące.
- Badanie ostrości wzroku oraz ocena czerwonej tęczówki i spojówki.
- Wziernikowanie szczelinowe z zastosowaniem lampy szczelinowej – umożliwia ocenę głębokości i lokalizacji zmian w rogówce.
- Testy fluoresceinowe – po nałożeniu barwnika uwidacznia się zakres ubytków nabłonka rogówki.
- Posiewy bakteriologiczne i testy PCR w przypadku podejrzenia zakażeń wirusowych albo grzybiczych.
Podstawowym celem specjalistycznego badania jest wykluczenie głębokiego owrzodzenia i zapalenia tylnej części gałki ocznej. Na tej podstawie lekarz dobiera właściwe leczenie – krople przeciwbakteryjne, przeciwwirusowe lub przeciwgrzybicze.
Soczewki kontaktowe a ryzyko zaostrzenia
Noszenie soczewek zwiększa ryzyko zapalenia rogówki, zwłaszcza gdy nie przestrzega się podstawowych zasad:
- niewłaściwa dezynfekcja i przedłużone noszenie szkieł;
- spanie w soczewkach (noszenie soczewek przez noc);
- brak regularnej wymiany pojemnika na roztwór;
- użycie przeterminowanego lub zanieczyszczonego płynu;
- dotykanie oka brudnymi rękami.
Osoby ze skłonnością do alergii lub przewlekłego suchego oka powinny rozważyć alternatywne formy korekcji widzenia, np. okulary. W sytuacji, gdy konieczne jest użytkowanie soczewek, warto zwracać uwagę na modele o podwyższonej profilaktyka bakteryjnej (z jonami srebra lub systemem nawilżającym).
Leczenie i dalsze postępowanie
W terapii zapalenia rogówki niezwykle istotna jest wczesna interwencja. Standardowe zalecenia to:
- natychmiastowe odstawienie soczewek;
- stosowanie przepisanych kropli co kilka godzin;
- unikanie drażniących substancji i makijażu oczu;
- częste wizyty kontrolne u okulisty (wizyta kontrolna w pierwszych dniach leczenia);
- stosowanie okładów chłodzących i sztucznych łez.
W przypadkach zaawansowanych może być konieczne zastosowanie zastrzyków do tkanek okołogałkowych bądź zabieg chirurgiczny, np. przeszczep rogówki. Kluczowe jest jednak szybkie rozpoznanie i konsekwentne wprowadzenie terapii miejscowej. Dzięki temu nawet groźne zakażenia bakteryjne i wirusowe można opanować, chroniąc funkcję wzrokową pacjenta.