W artykule omawiamy najważniejsze aspekty związane z usuwaniem zaćmy, począwszy od przyczyn i rozpoznania, poprzez różne metody zabiegowe, kończąc na przygotowaniu pacjenta oraz opiece pooperacyjnej. Celem jest dostarczenie kompleksowej wiedzy na temat nowoczesnych soczewki wewnątrzgałkowe i przebiegu operacji, aby każdy pacjent mógł poczuć się pewniej przed i po zabiegu.
Przyczyny i rozpoznanie zaćmy
Zaćma to stopniowa utrata przejrzystości soczewki oka, będąca najczęstszą przyczyną odwracalnej ślepoty u osób starszych. Główne czynniki sprzyjające jej powstaniu to:
- procesy starzenia się organizmu,
- czynniki genetyczne,
- choroby metaboliczne, np. cukrzyca,
- długotrwałe stosowanie kortykosteroidów,
- urazy mechaniczne oka,
- promieniowanie UV i zanieczyszczenia środowiska.
Objawy mogą być różnorodne: od pogorszenia ostrości widzenia, przez olśnienia przy światłach, aż po zmiany percepcji barw. Diagnoza stawia się w oparciu o badanie biomikroskopowe i pomiary parametrów oka, takich jak długość osiowa i głębokość komory przedniej. Wczesne rozpoznanie pozwala zaplanować zabieg w optymalnym momencie, minimalizując ryzyko powikłań.
Metody chirurgicznego usunięcia zaćmy
Aktualnie najbardziej rozpowszechniona technika to fakoemulsyfikacja zaćmy z implantacją soczewki wewnątrzgałkowej. Procedura przebiega następująco:
- znieczulenie miejscowe w postaci kropli lub żelu,
- mikroskopijne nacięcie rogówki (około 2–3 mm),
- do wnętrza oka wprowadzane jest urządzenie ultrapociskowe, które emulguje i usuwa zmętniałą soczewkę,
- implantacja składanej soczewki monofokalnej, wieloogniskowej lub torycznej,
- zamknięcie nacięcia bez szwów dzięki technice samouszczelniającej.
Alternatywne metody to mikrochirurgiczne operacje z wykorzystaniem ultradźwięków oraz zabiegi z użyciem femtosekundowego lasera femtosekundowego (FLACS), wspomagającego cięcia i rozbicie jądra soczewki. Laser zwiększa precyzję procedury, choć zazwyczaj wiąże się z wyższym kosztem.
Typy soczewek wewnątrzgałkowych
- Soczewki monofokalne – korekcja ostrości na jedno wybrane odległości (zwykle do dali); pacjent może potrzebować okularów do czytania.
- Soczewki wieloogniskowe – umożliwiają widzenie z bliska, średnie i daleka, zmniejszając zależność od okularów.
- Soczewki toryczne – korygują astygmatyzm, poprawiając jakość widzenia przy nieregularnościach rogówki.
- Soczewki adaptacyjne – korzystają z ruchów mięśnia rzęskowego, by zmieniać moc optyczną i umożliwiać akomodację.
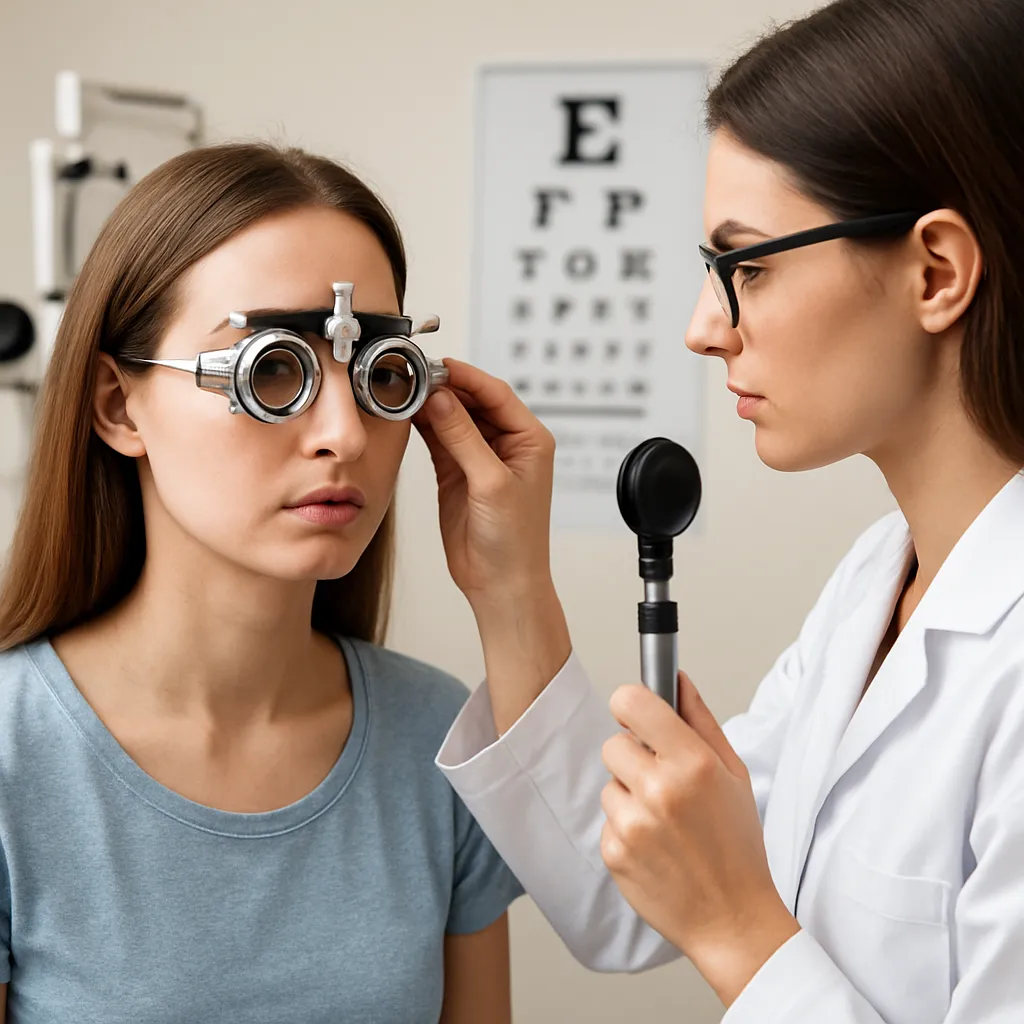
Przygotowanie do zabiegu i zalecenia przedoperacyjne
Przed zgłoszeniem się na operację chirurg oka przeprowadzi szereg badań kwalifikacyjnych:
- badanie ostrości wzroku z korekcją i bez korekcji,
- biometrię oka (pomiar długości osiowej i mocy soczewki),
- badanie dna oka i pomiar ciśnienia wewnątrzgałkowego,
- ocenę gęstości rogówki,
- konsultacje z anestezjologiem w przypadku kontraindikacji do miejscowego znieczulenia.
Na kilka dni przed zabiegiem pacjent otrzymuje krople przeciwzapalne i antybiotyczne, które mają przygotować powierzchnię oka i zredukować ryzyko infekcji. Zaleca się także:
- unikanie stosowania makijażu oka i rzęs,
- skrócenie do minimum przyjmowania niesteroidowych leków przeciwzapalnych,
- zapewnienie transportu do domu po zabiegu, ponieważ po znieczuleniu miejscowym prowadzenie auta może być niebezpieczne.
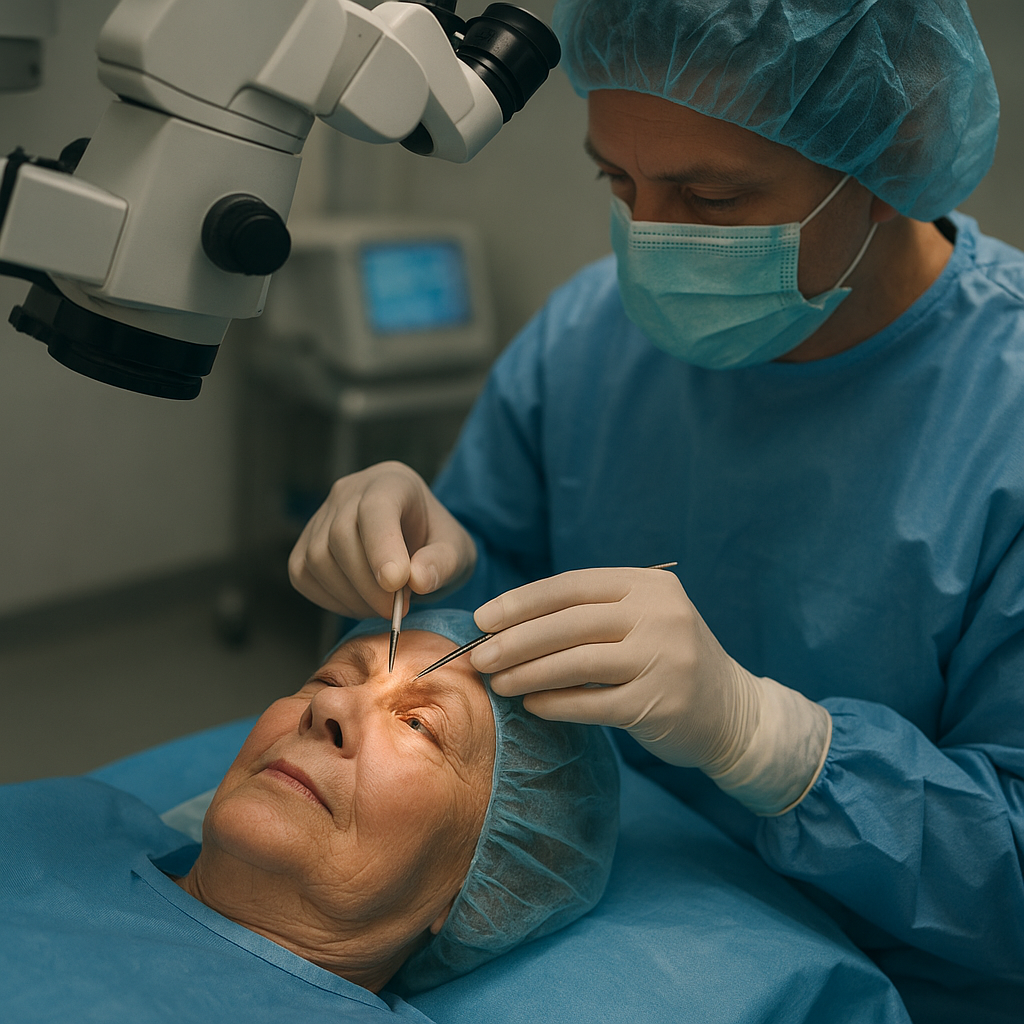
Przebieg samego zabiegu
Zabieg zazwyczaj trwa około 15–30 minut. Po przyjęciu pacjenta na salę operacyjną wykonuje się dezynfekcję okolicy oka, a następnie aplikuje anestezja miejscowa w postaci kropli lub małej iniekcji okołogałkowej. Pacjent leży na plecach, obserwując działanie mikroskopu. Chirurg wykonuje:
- mikronacięcie rogówki,
- otwarcie torebki soczewki,
- rozbicie jądra zaćmy za pomocą ultradźwięków lub lasera,
- usunięcie pozostałości białkowej,
- implanatację odpowiedniej soczewki wewnątrzgałkowej.
Nacięcie zamyka się samoistnie bez konieczności zakładania szwów. Pacjent unika nagłego wzrostu ciśnienia w gałce ocznej i może już po kilku godzinach wrócić do domu.
Opieka pooperacyjna i rehabilitacja wzroku
W pierwszych dniach po zabiegu kluczowe jest stosowanie zaleconych kropli okulistycznych, które zwykle obejmują:
- antybiotyk przeciwzapalny,
- kortykosteroid zapobiegający obrzękom,
- środki rozszerzające naczynia w celu poprawy krążenia.
Pacjent nosi ochronną osłonkę na oko w godzinach nocnych i unika: gwałtownego pochylania się, wysiłku fizycznego, pływania w basenie oraz tarcia oka. Wizyty kontrolne odbywają się zwykle w 1. dobie, po tygodniu oraz po miesiącu. Podczas nich lekarz mierzy ostrość wzroku, ciśnienie wewnątrzgałkowe i ocenia stan rogówki.
Zalety zabiegu oraz możliwe komplikacje
Operacja usunięcia zaćmy jest jedną z najbezpieczniejszych procedur chirurgicznych, a jej główne korzyści to:
- przywrócenie ostrości widzenia,
- poprawa percepcji kolorów,
- zmniejszenie zależności od okularów,
- szybki powrót do codziennych aktywności.
Jednak jak każda interwencja, niesie pewne ryzyko: zapalenie wnętrza gałki ocznej (endophthalmitis), obrzęk plamki żółtej, wzrost ciśnienia wewnątrzgałkowego czy zaćma wtórna (zmętnienie tylnej torebki soczewki). Dzięki odpowiedniej profilaktyce i ścisłej kontroli lekarza ryzyko powikłań jest minimalne.
Nowoczesne rozwiązania w okulistyce
Postęp technologiczny zaowocował powstaniem zaawansowanych soczewek z filtrami UV i światła niebieskiego, a także soczewek adaptacyjnych przywracających akomodację. Laser femtosekundowy wprowadza nowy standard precyzji, zmniejszając traumę tkanek. W przyszłości spodziewamy się dalszej miniaturyzacji narzędzi oraz rozwoju sztucznej inteligencji wspierającej planowanie zabiegu.